واکنش دارویی با ائوزینوفیلی و علائم سیستمیک (DRESS)، که با نام سندرم افزایش حساسیت ناشی از دارو نیز شناخته میشود، یک واکنش جانبی شدید پوستی با واسطه سلولهای T است که با بثورات پوستی، تب، درگیری اندامهای داخلی و علائم سیستمیک پس از مصرف طولانی مدت داروهای خاص مشخص میشود.
سندرم DRESS تقریباً در ۱ در ۱۰۰۰ تا ۱ در ۱۰۰۰۰ بیمار دریافت کننده دارو، بسته به نوع داروی القا کننده، رخ میدهد. اکثر موارد DRESS ناشی از پنج دارو، به ترتیب نزولی میزان بروز، بودهاند: آلوپورینول، وانکومایسین، لاموتریژین، کاربامازپین و تری متوپریدین-سولفامتوکسازول. اگرچه DRESS نسبتاً نادر است، اما تا ۲۳٪ از واکنشهای دارویی پوستی را در بیماران بستری تشکیل میدهد. علائم پیش درآمد DRESS (پاسخ دارویی با ائوزینوفیلی و علائم سیستمیک) شامل تب، کسالت عمومی، گلودرد، مشکل در بلع، خارش، سوزش پوست یا ترکیبی از موارد فوق است. پس از این مرحله، بیماران اغلب دچار بثوراتی شبیه سرخک میشوند که از تنه و صورت شروع میشود و به تدریج گسترش مییابد و در نهایت بیش از ۵۰٪ از پوست بدن را میپوشاند. ادم صورت یکی از ویژگیهای بارز DRESS است و ممکن است باعث تشدید یا ایجاد چین مورب جدید در نرمه گوش شود، که به تشخیص DRESS از بثورات دارویی بدون عارضه شبیه سرخک کمک میکند.
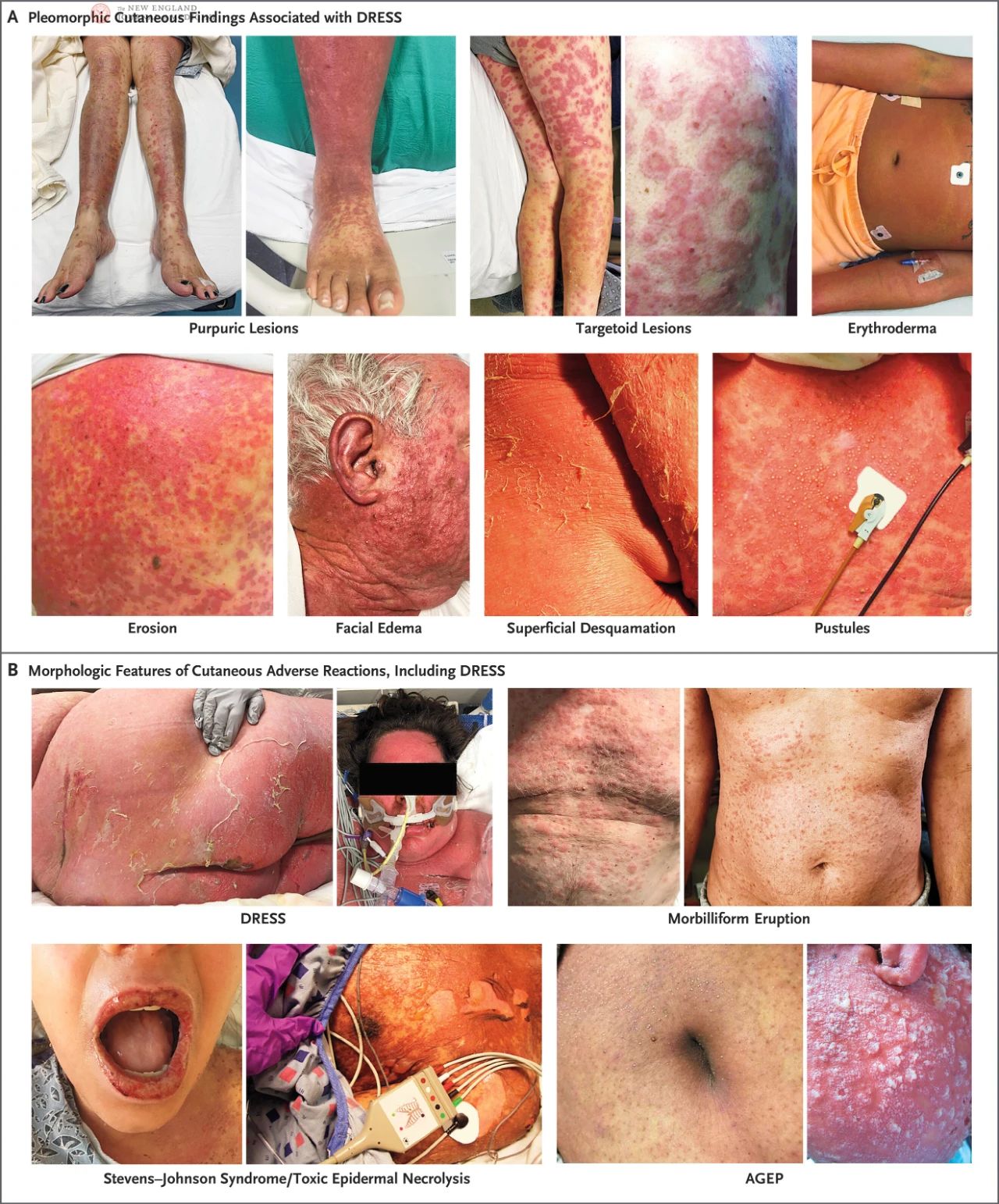
بیماران مبتلا به DRESS ممکن است ضایعات مختلفی از جمله کهیر، اگزما، تغییرات لیکنوئید، درماتیت لایه بردار، اریتم، ضایعات هدف شکل، پورپورا، تاول، جوشهای چرکی یا ترکیبی از این موارد را نشان دهند. ضایعات پوستی متعدد ممکن است همزمان در یک بیمار وجود داشته باشند یا با پیشرفت بیماری تغییر کنند. در بیمارانی که پوست تیرهتری دارند، اریتم اولیه ممکن است قابل توجه نباشد، بنابراین باید تحت شرایط نوری مناسب به دقت بررسی شود. جوشهای چرکی در ناحیه صورت، گردن و قفسه سینه شایع هستند.
در یک مطالعه آیندهنگر و معتبر ثبت اروپایی عوارض جانبی جدی پوستی (RegiSCAR)، ۵۶٪ از بیماران DRESS دچار التهاب و فرسایش مخاطی خفیف شدند و ۱۵٪ از بیماران التهاب مخاطی را در چندین محل، که معمولاً اوروفارنکس است، تجربه کردند. در مطالعه RegiSCAR، اکثر بیماران DRESS دچار بزرگ شدن غدد لنفاوی سیستمیک شدند و در برخی از بیماران، بزرگ شدن غدد لنفاوی حتی قبل از علائم پوستی رخ میدهد. بثورات معمولاً بیش از دو هفته طول میکشد و دوره بهبودی طولانیتری دارد، که در آن پوستهریزی سطحی ویژگی اصلی است. علاوه بر این، اگرچه بسیار نادر است، تعداد کمی از بیماران مبتلا به DRESS وجود دارند که ممکن است با بثورات یا ائوزینوفیلی همراه نباشند.
ضایعات سیستمیک DRESS معمولاً شامل سیستمهای خونی، کبدی، کلیوی، ریوی و قلبی میشود، اما تقریباً هر سیستم اندامی (از جمله سیستمهای غدد درونریز، گوارشی، عصبی، چشمی و روماتیسمی) میتواند درگیر شود. در مطالعه RegiSCAR، 36 درصد از بیماران حداقل یک اندام خارج از پوست و 56 درصد دو یا چند اندام درگیر داشتند. لنفوسیتوز آتیپیک شایعترین و اولین ناهنجاری خونی است، در حالی که ائوزینوفیلی معمولاً در مراحل بعدی بیماری رخ میدهد و ممکن است ادامه یابد.
پس از پوست، کبد شایعترین عضو جامد است که تحت تأثیر قرار میگیرد. افزایش سطح آنزیمهای کبدی ممکن است قبل از ظاهر شدن بثورات رخ دهد، معمولاً به میزان خفیفتر، اما گاهی اوقات ممکن است تا 10 برابر حد بالای طبیعی برسد. شایعترین نوع آسیب کبدی، کلستاز است و به دنبال آن کلستاز مختلط و آسیب سلولهای کبدی قرار دارد. در موارد نادر، نارسایی حاد کبد ممکن است به اندازهای شدید باشد که نیاز به پیوند کبد داشته باشد. در موارد DRESS همراه با اختلال عملکرد کبد، شایعترین دسته دارویی بیماریزا، آنتیبیوتیکها هستند. یک بررسی سیستماتیک، 71 بیمار (67 بزرگسال و 4 کودک) را با عوارض کلیوی مرتبط با DRES مورد تجزیه و تحلیل قرار داد. اگرچه اکثر بیماران آسیب کبدی همزمان دارند، از هر 5 بیمار، 1 نفر فقط با درگیری کلیوی ایزوله مراجعه میکند. آنتیبیوتیکها شایعترین داروهای مرتبط با آسیب کلیوی در بیماران DRESS بودند، و ونکومایسین 13 درصد از آسیب کلیوی را ایجاد میکرد و پس از آن آلوپورینول و داروهای ضد تشنج قرار داشتند. آسیب حاد کلیوی با افزایش سطح کراتینین سرم یا کاهش میزان فیلتراسیون گلومرولی مشخص شد و برخی موارد با پروتئینوری، الیگوری، هماچوری یا هر سه همراه بود. علاوه بر این، ممکن است فقط هماچوری یا پروتئینوری جدا شده یا حتی بدون ادرار وجود داشته باشد. 30٪ از بیماران مبتلا (21/71) تحت درمان جایگزینی کلیه قرار گرفتند و در حالی که بسیاری از بیماران عملکرد کلیه را بازیابی کردند، مشخص نبود که آیا عوارض طولانی مدت وجود داشته است یا خیر. درگیری ریه، که با تنگی نفس، سرفه خشک یا هر دو مشخص میشود، در 32٪ از بیماران DRESS گزارش شده است. شایعترین ناهنجاریهای ریوی در معاینه تصویربرداری شامل نفوذ بینابینی، سندرم زجر تنفسی حاد و افیوژن پلور بود. عوارض شامل ذاتالریه بینابینی حاد، ذاتالریه بینابینی لنفوسیتی و پلورزی است. از آنجایی که DRESS ریوی اغلب به اشتباه ذاتالریه تشخیص داده میشود، تشخیص نیاز به هوشیاری بالایی دارد. تقریباً همه موارد درگیری ریه با اختلال عملکرد سایر اعضای جامد همراه است. در یک بررسی سیستماتیک دیگر، تا ۲۱٪ از بیماران DRESS مبتلا به میوکاردیت بودند. میوکاردیت ممکن است ماهها پس از فروکش کردن سایر علائم DRESS به تأخیر بیفتد یا حتی ادامه یابد. انواع آن از میوکاردیت ائوزینوفیلی حاد (بهبودی با درمان کوتاهمدت سرکوبکننده سیستم ایمنی) تا میوکاردیت ائوزینوفیلی نکروزان حاد (مرگ و میر بیش از ۵۰٪ و میانگین بقای تنها ۳ تا ۴ روز) متغیر است. بیماران مبتلا به میوکاردیت اغلب با تنگی نفس، درد قفسه سینه، تاکیکاردی و افت فشار خون همراه با افزایش سطح آنزیمهای میوکارد، تغییرات الکتروکاردیوگرام و ناهنجاریهای اکوکاردیوگرافی (مانند افیوژن پریکارد، اختلال عملکرد سیستولیک، هیپرتروفی دیواره بین بطنی و نارسایی دو بطنی) مراجعه میکنند. تصویربرداری رزونانس مغناطیسی قلب میتواند ضایعات آندومتر را نشان دهد، اما تشخیص قطعی معمولاً نیاز به بیوپسی آندومتر دارد. درگیری ریه و میوکارد در DRESS کمتر شایع است و مینوسیکلین یکی از شایعترین عوامل القاکننده است.
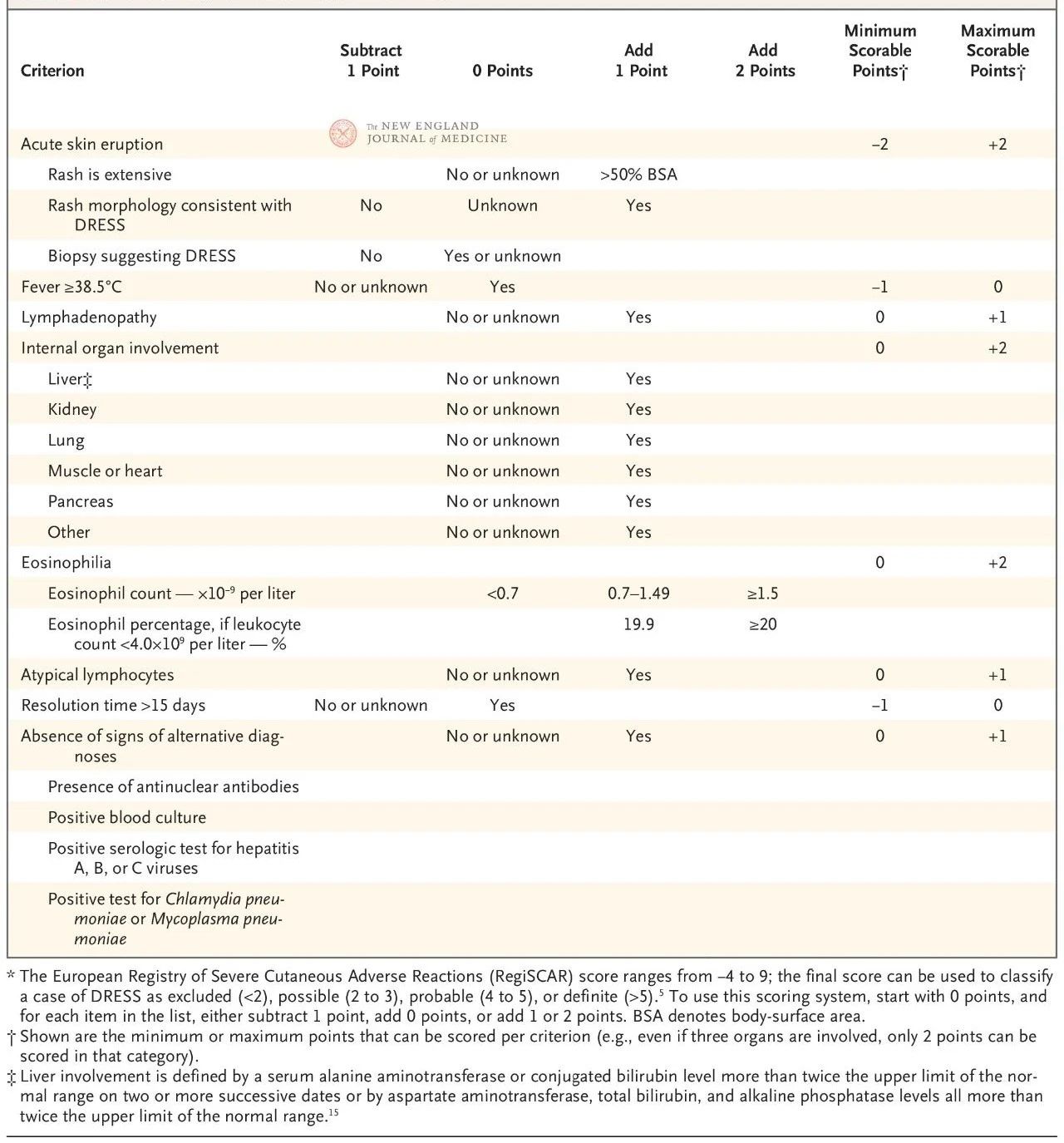
سیستم امتیازدهی اروپایی RegiSCAR اعتبارسنجی شده و به طور گسترده برای تشخیص DRESS استفاده میشود (جدول 2). این سیستم امتیازدهی بر اساس هفت ویژگی است: دمای مرکزی بدن بالای 38.5 درجه سانتیگراد؛ بزرگ شدن غدد لنفاوی در حداقل دو محل؛ ائوزینوفیلی؛ لنفوسیتوز آتیپیک؛ بثورات پوستی (که بیش از 50٪ از سطح بدن را پوشانده باشد، تظاهرات مورفولوژیکی مشخص یا یافتههای بافتشناسی مطابق با حساسیت دارویی)؛ درگیری اندامهای خارج از پوست؛ و بهبودی طولانی مدت (بیش از 15 روز).
این امتیاز از ۴- تا ۹ متغیر است و قطعیت تشخیصی را میتوان به چهار سطح تقسیم کرد: امتیاز زیر ۲ نشاندهنده عدم وجود بیماری، ۲ تا ۳ نشاندهنده بیماری احتمالی، ۴ تا ۵ نشاندهنده بیماری بسیار محتمل و بیش از ۵ نشاندهنده تشخیص DRESS است. امتیاز RegiSCAR بهویژه برای اعتبارسنجی گذشتهنگر موارد احتمالی مفید است، زیرا ممکن است بیماران در اوایل بیماری تمام معیارهای تشخیصی را بهطور کامل برآورده نکرده باشند یا ارزیابی کاملی مرتبط با این امتیاز دریافت نکرده باشند.
DRESS باید از سایر واکنشهای جانبی جدی پوستی، از جمله SJS و اختلالات مرتبط، نکرولیز اپیدرمی سمی (TEN) و زرد زخم پوستهپوسته شدن عمومی حاد (AGEP) (شکل 1B) متمایز شود. دوره کمون DRESS معمولاً طولانیتر از سایر واکنشهای جانبی جدی پوستی است. SJS و TEN به سرعت ایجاد میشوند و معمولاً ظرف 3 تا 4 هفته به خودی خود برطرف میشوند، در حالی که علائم DRESS معمولاً پایدارتر هستند. اگرچه ممکن است لازم باشد درگیری مخاطی در بیماران DRESS از SJS یا TEN متمایز شود، ضایعات مخاطی دهان در DRESS معمولاً خفیف و خونریزی کمتری دارند. ادم پوستی مشخص DRESS ممکن است منجر به تاولهای ثانویه کاتاتونیک و فرسایش شود، در حالی که SJS و TEN با پوستهپوسته شدن کامل اپیدرمی با کشش جانبی مشخص میشوند که اغلب علامت نیکولسکی مثبت را نشان میدهد. در مقابل، AGEP معمولاً چند ساعت تا چند روز پس از قرار گرفتن در معرض دارو ظاهر میشود و به سرعت ظرف 1 تا 2 هفته برطرف میشود. بثورات AGEP منحنی شکل و متشکل از جوشهای چرکی عمومی است که به فولیکولهای مو محدود نمیشوند، که تا حدودی با ویژگیهای DRESS متفاوت است.
یک مطالعه آیندهنگر نشان داد که ۶.۸٪ از بیماران DRESS دارای ویژگیهای SJS، TEN یا AGEP بودند که از این تعداد، ۲.۵٪ دارای واکنشهای جانبی شدید پوستی با همپوشانی در نظر گرفته شدند. استفاده از معیارهای اعتبارسنجی RegiSCAR به شناسایی دقیق این شرایط کمک میکند.
علاوه بر این، بثورات دارویی مشابه سرخک معمولاً ظرف ۱ تا ۲ هفته پس از مواجهه با دارو ظاهر میشوند (مواجهه مجدد سریعتر است)، اما برخلاف DRESS، این بثورات معمولاً با افزایش ترانسآمینازها، افزایش ائوزینوفیلی یا طولانی شدن زمان بهبودی از علائم همراه نیستند. DRESS همچنین باید از سایر زمینههای بیماری، از جمله لنفوهیستوسیتوز هموفاگوسیتیک، لنفوم سلول T ایمونوبلاستیک عروقی و بیماری حاد پیوند علیه میزبان، متمایز شود.
اجماع یا دستورالعملهای تخصصی در مورد درمان DRESS تدوین نشده است؛ توصیههای درمانی موجود مبتنی بر دادههای مشاهدهای و نظر متخصصان است. مطالعات تطبیقی برای هدایت درمان نیز وجود ندارد، بنابراین رویکردهای درمانی یکسان نیستند.
درمان دارویی واضح و شفاف بیماریزا
اولین و مهمترین گام در DRESS شناسایی و قطع مصرف محتملترین داروی مسبب است. تهیه نمودارهای دارویی دقیق برای بیماران میتواند به این فرآیند کمک کند. با نمودار دارویی، پزشکان میتوانند به طور سیستماتیک تمام داروهای بیماریزای احتمالی را ثبت کرده و رابطه زمانی بین مواجهه با دارو و بثورات پوستی، ائوزینوفیلی و درگیری اندامها را تجزیه و تحلیل کنند. با استفاده از این اطلاعات، پزشکان میتوانند دارویی را که به احتمال زیاد باعث ایجاد DRESS میشود، غربالگری کرده و مصرف آن دارو را به موقع متوقف کنند. علاوه بر این، پزشکان میتوانند به الگوریتمهای مورد استفاده برای تعیین علت دارو برای سایر واکنشهای جانبی جدی پوستی نیز مراجعه کنند.
دارو - گلوکوکورتیکوئیدها
گلوکوکورتیکوئیدهای سیستمیک روش اصلی القای بهبودی DRESS و درمان عود بیماری هستند. اگرچه دوز اولیه مرسوم 0.5 تا 1 میلیگرم در روز/کیلوگرم در روز (بر حسب معادل پردنیزون) است، اما کارآزماییهای بالینی کافی برای ارزیابی اثربخشی کورتیکواستروئیدها برای DRESS و همچنین مطالعات مربوط به دوزهای مختلف و رژیمهای درمانی وجود ندارد. دوز گلوکوکورتیکوئیدها نباید خودسرانه کاهش یابد تا زمانی که بهبودهای بالینی واضحی مانند کاهش بثورات، پنی ائوزینوفیل و ترمیم عملکرد اندام مشاهده شود. برای کاهش خطر عود، توصیه میشود دوز گلوکوکورتیکوئیدها به تدریج طی 6 تا 12 هفته کاهش یابد. اگر دوز استاندارد مؤثر نباشد، میتوان درمان شوک گلوکوکورتیکوئید، 250 میلیگرم روزانه (یا معادل آن) به مدت 3 روز، و سپس کاهش تدریجی را در نظر گرفت.
برای بیمارانی که DRESS خفیف دارند، کورتیکواستروئیدهای موضعی بسیار مؤثر ممکن است یک گزینه درمانی مؤثر باشند. به عنوان مثال، اوهارا و همکارانش گزارش دادند که 10 بیمار DRESS بدون گلوکوکورتیکوئیدهای سیستمیک با موفقیت بهبود یافتند. با این حال، از آنجا که مشخص نیست کدام بیماران میتوانند با خیال راحت از درمان سیستمیک اجتناب کنند، استفاده گسترده از درمانهای موضعی به عنوان جایگزین توصیه نمیشود.
از درمان با گلوکوکورتیکوئید و درمان هدفمند خودداری کنید.
برای بیماران DRESS، به ویژه آنهایی که در معرض خطر بالای عوارض (مانند عفونت) ناشی از مصرف دوزهای بالای کورتیکواستروئیدها هستند، میتوان درمانهای اجتناب از کورتیکواستروئید را در نظر گرفت. اگرچه گزارشهایی مبنی بر مؤثر بودن ایمونوگلوبولین داخل وریدی (IVIG) در برخی موارد وجود دارد، یک مطالعه باز نشان داده است که این درمان خطر بالای عوارض جانبی، به ویژه ترومبوآمبولی، دارد و در نهایت منجر به تغییر رویکرد بسیاری از بیماران به درمان سیستمیک با گلوکوکورتیکوئید میشود. اثربخشی بالقوه IVIG ممکن است به اثر پاکسازی آنتیبادی آن مربوط باشد که به مهار عفونت ویروسی یا فعال شدن مجدد ویروس کمک میکند. با این حال، به دلیل دوزهای بالای IVIG، ممکن است برای بیماران مبتلا به نارسایی احتقانی قلب، نارسایی کلیه یا نارسایی کبد مناسب نباشد.
سایر گزینههای درمانی شامل مایکوفنولات، سیکلوسپورین و سیکلوفسفامید است. سیکلوسپورین با مهار فعالسازی سلولهای T، رونویسی ژن سیتوکینهایی مانند اینترلوکین-5 را مسدود میکند و در نتیجه جذب ائوزینوفیلها و فعالسازی سلولهای T اختصاصی دارو را کاهش میدهد. مطالعهای شامل پنج بیمار تحت درمان با سیکلوسپورین و ۲۱ بیمار تحت درمان با گلوکوکورتیکوئیدهای سیستمیک نشان داد که استفاده از سیکلوسپورین با میزان پایینتر پیشرفت بیماری، بهبود معیارهای بالینی و آزمایشگاهی و مدت اقامت کوتاهتر در بیمارستان همراه است. با این حال، سیکلوسپورین در حال حاضر به عنوان درمان خط اول برای DRESS در نظر گرفته نمیشود. آزاتیوپرین و مایکوفنولات عمدتاً برای درمان نگهدارنده به جای درمان القایی استفاده میشوند.
آنتیبادیهای مونوکلونال برای درمان DRESS استفاده شدهاند. این آنتیبادیها شامل مپولیزوماب، رالیزوماب و بنازوماب هستند که اینترلوکین-5 و محور گیرنده آن را مسدود میکنند، مهارکنندههای جانوس کیناز (مانند توفاسیتینیب) و آنتیبادیهای مونوکلونال ضد CD20 (مانند ریتوکسیماب). در میان این درمانها، داروهای ضد اینترلوکین-5 به عنوان درمان القایی در دسترستر، مؤثرتر و ایمنتر در نظر گرفته میشوند. مکانیسم اثربخشی ممکن است مربوط به افزایش زودهنگام سطح اینترلوکین-5 در DRESS باشد که معمولاً توسط سلولهای T اختصاصی دارو القا میشود. اینترلوکین-5 تنظیمکننده اصلی ائوزینوفیلها است و مسئول رشد، تمایز، جذب، فعالسازی و بقای آنها است. داروهای ضد اینترلوکین-5 معمولاً برای درمان بیمارانی که پس از استفاده از گلوکوکورتیکوئیدهای سیستمیک هنوز ائوزینوفیلی یا اختلال عملکرد اندام دارند، استفاده میشوند.
مدت درمان
درمان DRESS باید بسیار شخصیسازی شده و به صورت پویا با توجه به پیشرفت بیماری و پاسخ به درمان تنظیم شود. بیماران مبتلا به DRESS معمولاً نیاز به بستری شدن در بیمارستان دارند و حدود یک چهارم از این موارد نیاز به مدیریت مراقبتهای ویژه دارند. در طول بستری، علائم بیمار روزانه ارزیابی میشود، معاینه فیزیکی جامع انجام میشود و شاخصهای آزمایشگاهی به طور منظم برای ارزیابی درگیری اندامها و تغییرات در ائوزینوفیلها کنترل میشوند.
پس از ترخیص، همچنان ارزیابی پیگیری هفتگی برای نظارت بر تغییرات وضعیت و تنظیم به موقع برنامه درمانی ضروری است. عود بیماری ممکن است به طور خود به خود در طول کاهش دوز گلوکوکورتیکوئید یا پس از بهبودی رخ دهد و ممکن است به صورت یک علامت واحد یا ضایعه موضعی در اندام بروز کند، بنابراین بیماران باید به طور طولانی مدت و جامع تحت نظر باشند.
زمان ارسال: ۱۴ دسامبر ۲۰۲۴